2020. 4. 21. 14:54ㆍ의료
커뮤니티 케어와 integrated care(1) integrated care의 정의 https://beomdoc.tistory.com/16
커뮤니티 케어와 integrated care(1) integrated care의 정의
2019년 대한민국에 커뮤니티케어 아젠다가 일으킨 파장은 꽤 컸다. 이는 복지 분야 뿐만 아니라, 의료계에서도 그동안 해오던 많은 서비스 방식에 대한 근본적인 변화를 부를 수 있는 내용이었기 때문이다. 우리..
beomdoc.tistory.com
커뮤니티 케어와 integrated care(2) taxonomies of integrations https://beomdoc.tistory.com/m/21
커뮤니티 케어와 integrated care(2) taxonomies of integrations
이전 포스팅 : 커뮤니티 케어와 integrated care(1) integrated care의 정의 https://beomdoc.tistory.com/16 커뮤니티 케어와 integrated care(1) 2019년 대한민국에 커뮤니티케어 아젠다가 일으킨 파장은 꽤 컸..
beomdoc.tistory.com
커뮤니티 케어와 integrated care(3) Individual models of integrated care https://beomdoc.tistory.com/26
커뮤니티 케어와 integrated care(3) Individual models of integrated care
이전 포스팅 : 커뮤니티 케어와 integrated care(1) integrated care의 정의 https://beomdoc.tistory.com/16 커뮤니티 케어와 integrated care(1) integrated care의 정의 2019년 대한민국에 커뮤니티케어 아젠다..
beomdoc.tistory.com
출처 원문은 아래 파일을 다운로드 : Integrated care models : an overview, WHO
오늘은 지난 포스팅 individula model에 이어서,
2. Group- and diseases-specific model 이다.
2.1 Chronic Care Model(CCM)
가장 많이 알려지고, 많이 적용되는 integrated care model 중에 하나
1998년 미국의 MacColl institute of healthcare innovation의 연구자들이 만듦
acute, episodic and reactive care를 longitudinal, preventive, community-based and integrated 방향으로 전환
* 6개의 main domains : community, health system, self-management support, delivery system design, decision support, clinical information systems

각각의 도메인들에는 integrated chronic care에 필수적인 전략들이 있다. 예를 들면, community domain의 핵심 전략에는, 지역 기관들과 효율적인 파트너쉽을 만듦으로써 지역의 자원들을 환자의 필요에 맞게 이동시키는 것, 환자들이 지역사회 프로그램에 참여하도록 격려하기 등이 들어있다. 또한 건강 아젠다를 정착시키는데, 환자의 관심을 적절하게 설명하는 advocacy도 포함되어야 한다. 각각의 domain에 해당하는 전략들은 아래 table2에 나와있다.
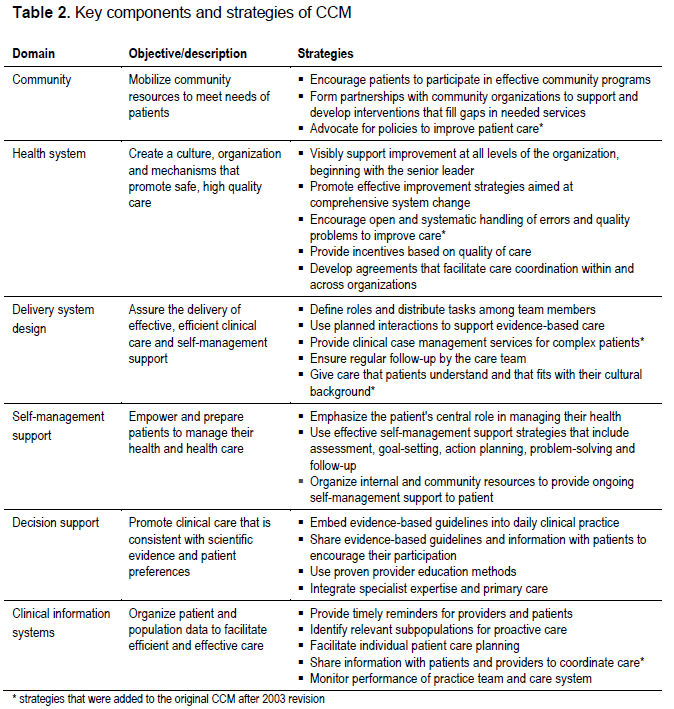
CCM model은 2003년 개정되면서, cultural competency, patient safety, care coordination, community policy, case management와 같은 부분들이 포함되었다.(table2에서 *표시된 strategy)
자신의 care에서 능동적인 역할을 하는 환자들(informed patients)과, 자원 및 전문가를 가진 공급자들 사이에서, 근거 중심의 전략들을 통해 생산적인 관계들이 만들어지게 된다. 많은 프로젝트에서 밝혀진 CCM 성공의 열쇠는, 환자가 self-care하는 것을 지속적으로 도와주는 것과, 다학제 팀(multidisciplinary team) 내부의 생산적인 양방향 소통이었다.
CCM의 비용효과 관점에서 행해진 리뷰들에서는, CCM의 적용과 CCM의 구성요소들이 환자들의 better outcomes and satisfaction을 이끌어내었지만, 선결제된 투자를 돌려받는데에는, 시간이 걸린다고 했다.
<CCM의 새로운 형태들>
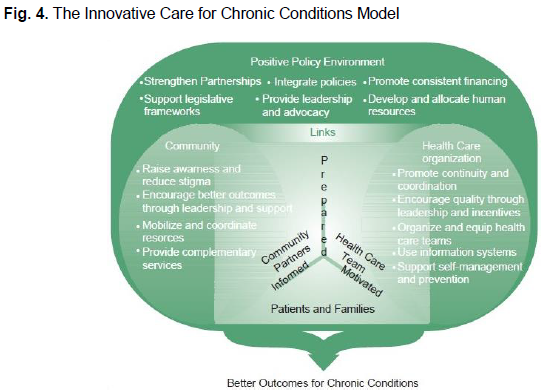
WHO`s Innovative Care for Chronic Conditions framework
Expanded Chronic Care Model
방대한 건강 결정 요인들을 고려한다
다양한 형태, 레벨, 케어 세팅들을 넘나드는 coordinated intervention 시스템에 집중한다
임상적 중재(clinical intervention)를 넘어서 건강 증진, 예방, 검진과 조기 발견, 진단된 케이스들의 관리, 재활과 완화 care까지 활동을 확장한다.(Fig 4)
2.2 integrated care models for elderly and frail
대상자가 필요로 하는 서비스의 특이성이 높다는 것이 특징
<PRISMA>
캐나다
두개 이상의 서비스들을 coordination하는 것이 필요한, 중등도에서 심한 기능 손상을 가진 지역사회 주민에게 서비스 전달을 통합하기 위한 모델
개인의 일상 기능 독립을 유지하기 위한 것이 목적
single entry-point가 특징 (Fig 5)
case-management 와 computerized chart가 필수 구성 요소
establised joint governing board of health and social care : 자원을 네트워크에 할당하고, 공급자 단체들을 관리하는 전략
평가 : 개인들의 일상 기능을 유지했고, 충족되지 않은 욕구 범위가 줄어들었으며,

<Torbay Care Trust>
잉글랜드 Torbay
5개의 지역으로 나뉜 intgrated health and social care teams
elderly patients with multiborbidities 대상
community matron 이 intensive support를 제공
health and social care coordinator 들이 single point of contact 역할을 한다.
joint health and social care board with pooled budgets
예산은 인구의 needs에 따라 할당되고, 특정 care 형태에 제한을 두지 않는다.
proactive discharge planning, transitional care → 병원에 머무는 평균기간과 재입원을 감소시킴
<Rovereto and Vittorio Veneto model>
이탈리아의 2 지역
case manager
case management and multidisciplinary teams with a single entry point
첫 entry 때 노인평가(geriatric assessment)를 시행 → community-based medical and socail services로 진행
2.3 Disease-specific integrated care models
특정 질환을 가진 환자들 대상
당뇨, 심혈관질환, 만성폐색성폐질환(COPD), 천식
<Chains of Care>
스웨덴
공급자들 사이에 local agreements 를 기초로, integrated pathways를 통한 1차 의료기관, 병원과 지역사회의 케어를 이어주는 것이 목적
1차의료기관(primary care centre): 검진
전문가 센터(specialist centre): 치료 계획
지역사회(community): 재활
자원의 효율적인 이용을 가능하게 하는 계약 동의, 보상 기전이 특징
<Scotland managed clinical networks>
스코틀랜드
비전 : "linked groups of health professional and organizations from primary, secondary and tertiary care, working in a coordinated manner, unconstrained by existing professional and health board boundaries to ensure equitable provision of high quality clinically effective services".
virtual integration
환자 중심으로 서비스 접근을 향상시키고 케어의 질 차이를 줄인다.
보건 노동력을 보다 효율적으로 사용함으로써 환자의 active management가 가능해진다.
<integrated care in Germany>
1993년 독일 보건 개혁 시작
2002년 disease management programmes(DMPs): integrated care를 처음 도입
→standardized nationwide programmes for individuals with chronic conditions
introduced based on a regulatory top-down framework
원칙 : best evidence-based treatment, promotion of service delivery across levels of care, patient self-management and the introduction of new quality assurance mechanisms
독일의 기존 의료전달체계에 도입됨
환자와 공급자는 DMPs에 자발적으로 등록
공유된 의사결정을 기초로 치료 목표를 구성하는데 있어서, 환자가 능동적인 역할을 한다.
또한 환자는 disease-specific eduation과 self-management programmes에 참여해야 하는 의무가 있다.
참여하는 공급자들은 정해진 훈련과 infrastructure의 요구에 응해야 한다.
치료와 환자 pathway가 근거 중심의 DMP 가이드라인에 충족해야 하므로, 일반의(일차의료기관 의사, general practitioners, GPs)가 케어 코디네이터 역할을 하는 것이 보통이다.
DMP에 참여하기 위해서는, 공급자들은 적극적으로 질 관리(quality circle)에 참여해야 하고, 정기적이고 지속적인 의학 교육에 참석해야 한다.
DMP의 성과 : 만성 질환 관리에서 GP의 기능을 향상시킴, 생애주기 케어에서 공급자들의 역할을 정의함
IT를 이용한 documentation과 환자 정보, 의사 결정 과정 공유(shared-decision making), 환자 교육도 포함한다.
...
<결론>
1. group- and disease- specific integrated care에서는 individual integrated care에 비해서 케어 대상자가 좀 더 구체적이다. 특히 독일의 예는, 대한민국에서 현재 논의되고 있는 <커뮤니티 케어>와 가장 근접한 형태이다.
2. 환자가 중심에 있고, 환자가 케어 시스템에 들어오고 등록되는 창구는 단일화되어 있다.
3. 환자와 공급자 모두 시스템에 적극적으로 참여해야 한다.
4. 환자 정보와 의사 결정 과정을 서로 공유할 수 있는 플랫폼이 필요하다. 여기에 IT 기술이 응용될 수 있다.
5. 대한민국에서 주치의제는 다양한 원인으로 인해 열린 논의를 할 수 없는 실정이다. 하지만 integrated care를 공부하면 할 수록, 환자를 특정한 기관에 등록 시키는 것이 매우 중요한 요소란 것을 알 수 있다. 개인적으로는 환자 등록의 중심이 1차의료기관의 의사가 되어야 한다고 생각한다.
6. 일차의료의 위기 상황에 놓인 대한민국에서 돌파구는, 주치의제가 아니라고 할지라도, 일차의료기관에 환자를 등록시킬 수 있는 제도를 마련하는 것이다. 여기서 부터 환자의 self-management 그리고 다양한 직군과의 협력이 가능해진다.
7. 일본의 <지역포괄케어>가 성공할 수 있었던 세가지 요소, <단골의사 기능연수제도>, <재택 진료>,<다직종 제휴>를 꼭 기억하자.
'의료' 카테고리의 다른 글
| 커뮤니티 케어와 integrated care(6) Synthesis of evidence (0) | 2020.05.05 |
|---|---|
| 커뮤니티 케어와 integrated care(5) Population-based models (0) | 2020.04.28 |
| 커뮤니티 케어와 integrated care(3) Individual models of integrated care (0) | 2020.04.14 |
| 커뮤니티 케어와 integrated care(2) taxonomies of integrations (0) | 2020.04.07 |
| 커뮤니티 케어와 integrated care(1) integrated care의 정의 (0) | 2020.03.31 |